Pubblichiamo un contributo in due parti sulla sospensione degli psicofarmaci e, in particolare, degli antidepressivi. La prima parte ha l’obiettivo di illustrare alcune risorse disponibili, in rete e non solo, per aumentare la conoscenza relativa ai percorsi di sospensione dagli antidepressivi, accennando al quadro della sindrome da astinenza.
La seconda parte ha l’obiettivo di delineare il ruolo delle pratiche cliniche, psicologiche e psicoterapeutiche, e interrogare la loro supposta neutralità rispetto alla sospensione e all’assunzione degli psicofarmaci, nel contesto più ampio delle attuali pratiche e culture prescrittive, alla luce dell’andamento storico del consumo e, soprattutto, dell’insieme dei nuovi e complessi bisogni di salute da questo emergenti.
Il problema del sovrautilizzo e della pubblica consapevolezza dei danni
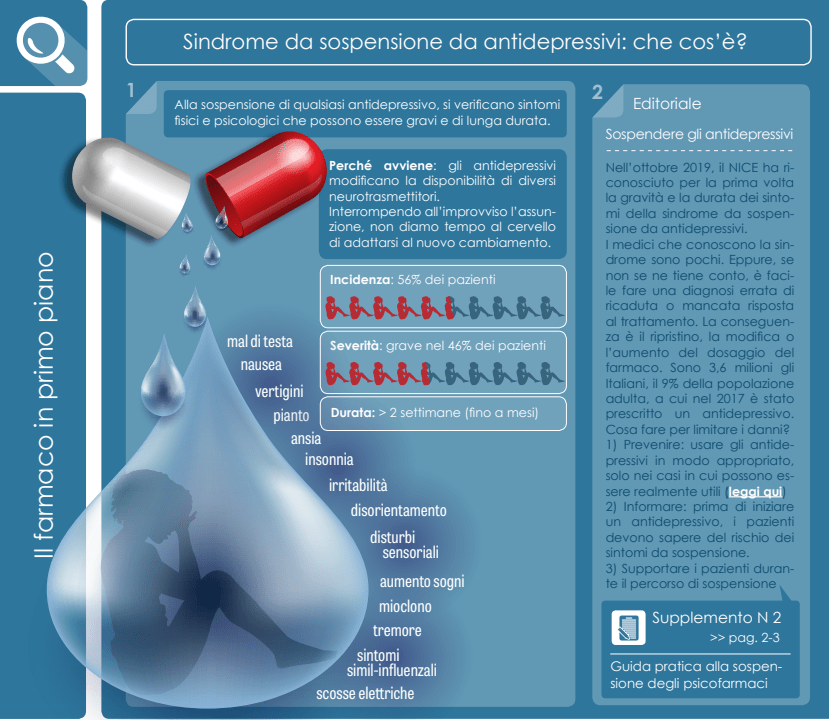
Oggi, in un’ottica di salute pubblica, il tema di uso equilibrato e corretto degli psicofarmaci è rilevantissimo. La misura di di tale rilevanza è aumentata in funzione del parallelo progressivo incremento del consumo di psicofarmaci nella maggior parte dei paesi industrializzati[0]. In Italia, ad esempio, si registra un incremento nelle vendite di antidepressivi del 10% negli ultimi 10 anni [1], con un aumento nel 2021 del 3,4% rispetto al 2020 [2], e un uso raddoppiato negli ultimi 15 [3]. Di conseguenza, negli Atti della seconda Conferenza Nazionale per la Salute Mentale del 2021 “Per una Salute Mentale di Comunità”, Angelo Barbato, dell’Istituto di Ricerche Farmacologiche Mario Negri IRCCS di Milano, definisce l’emergenza sanitaria del “consumo di massa di farmaci antidepressivi, un problema rilevante di salute e sanità pubblica” in maniera analoga a quanto dichiarato dallo stesso Istituto Superiore di Sanità [3] e da evidenze relative alla diffusione degli antidepressivi [3b]. Riteniamo che tale emergenza debba interrogare le pratiche e le culture prevalenti dei servizi pubblici così come quelle dei dispositivi di cura con questi interagenti. Inoltre, la natura di tale problema costituisce un punto di partenza imprescindibile per orientare la disponibilità e la qualità delle informazioni a cui può accedere la popolazione, anche tramite siti come il nostro.
Nonostante l’evidenza di tale emergenza e gli inviti alla cautela però, come ricorda Moncrieff in un editoriale su Epidemiology and Psychiatric Sciences sugli effetti avversi persistenti degli antidepressivi [4], il danno dei farmaci costituisce spesso un punto cieco per molti clinici e ricercatori, come testimonia il numero di anni necessario affinché la comunità medica abbia potuto apprezzare e pubblicamente riconoscere i danni di un certo uso di alcuni farmaci antipsicotici. Tale cecità da parte della comunità medica, d’altro canto, è in un rapporto bidirezionale con la consapevolezza della popolazione, influenzata a sua volta dalla disponibilità di informazioni pubbliche, su larga scala, in ambito sanitario che aumenta la sensibilità sociale per determinati temi, il riconoscimento pubblico e l’emergere di nuovi bisogni di salute.
Un esempio virtuoso di tale processo, è costituito dal Regno Unito dove i rischi di un sovrautilizzo degli antidepressivi occupano uno spazio sempre maggiore , anche grazie alla divulgazione di articoli e documentari per la popolazione generale, nella consapevolezza sociale, nelle comunità scientifiche, e nelle agende delle agenzie sanitarie e politiche, come testimonia, ad esempio, il lavoro del “Gruppo parlamentare di tutti i partiti per la dipendenza da farmaci prescritti” e di altre agenzie sanitarie pubbliche.
Infatti, analogamente a quanto accaduto come in seguito al sovrautilizzo degli antibiotici, nonostante gli indubbi benefici per la salute della popolazione, l’aumento vertiginoso del consumo per molte classi di psicofarmaci in tutta Europa, e la crescente diffusa percezione degli evitabili danni conseguenti per la salute fisica e mentale di una fascia crescente e ampia di popolazione, talvolta alimentano comprensibili timori da parte delle istituzioni sanitarie e governative che, come possono, corrono ai ripari, limitandone l’uso. Ad esempio, in Italia, all’aumento di uso delle benzodiazepine, con una variazione media annuale del + 5,2% dal 2015 al 2021[2] è seguita, dal 2021 e il 2020 una riduzione dell’1,1% [2], che interrompe bruscamente il trend. Tale riduzione è determinata meno da un miglioramento delle condizioni di salute dei cittadini e più dall’aumentata percezione e consapevolezza, soprattutto da parte delle organizzazioni sanitarie, dei danni legati ad una iperdiffusione a cui seguono misure di contrasto. Il medesimo rischio vale anche per gli antidepressivi che, se da una parte indubbiamente possono fornire una risposta efficace e appropriata ai bisogni di salute dei cittadini, se diffusi e utilizzati sopra una certa soglia, producono nuovi bisogni di salute, legati ai danni prodotti e alla riduzione del loro uso e consumo che rischia di configurarsi, a pieno titolo, anche come dipendenza.
Gli antidepressivi, inoltre, rappresentano una classe di farmaci particolarmente importante: come evidenzia Barbato, è il loro consumo, infatti, a trainare la tendenza all’espansione dell’uso degli psicofarmaci nei paesi con un consumo più elevato di psicofarmaci.
Questo accade nonostante il paradosso della continua crescita nei consumi degli psicofarmaci a fronte degli inviti alla prudenza e le evidenze critiche che testimonierebbe più il successo del mercato e la sconfitta delle evidenze a favore del marketing[4a].
Contenimento della diffusione e risposte ai nuovi bisogni di salute
Tuttavia, generalmente, i servizi dei Sistemi Sanitari Nazionali, responsabili – e non solo in psichiatria – di tale utilizzo e dell’inappropriatezza prescrittiva che, insieme alla pressione della domanda dei cittadini, lo determina, non sempre riescono a fornire una risposta efficace alla riduzione e al contenimento necessari e all’emergere di tali nuovi bisogni di salute. Insomma, riprendendo un recente articolo dell’Economist, se troppi cittadini e cittadine assumono troppi psicofarmaci, i servizi sanitari non sembrano aiutare, nè nel contenere le prescrizioni nè nel aiutare le persone ad interrompere l’uso.
Dal momento in cui la questione inizia ad essere posta all’esterno del campo di battaglia ideologico che la esauriva in una critica aprioristica dei farmaci, intesi come “manganello chimico”, in generale, da un punto di vista tecnico, i due principali argini per contenere la diffusione degli antidepressivi sono 1) la riduzione dell’inappropriatezza prescrittiva, con l’obiettivo di diminuire l’accesso a cure inappropriate e il volume totale di prescrizioni, e 2) la promozione di pratiche di deprescrizione, sospensione e scalaggio, con l’obiettivo di accompagnare ad una riduzione o interruzione nell’uso nel momento in cui i rischi di trattamenti inutili o dannosi superino i benefici. Rispetto all’uso di antidepressivi, è soprattutto in quest’ultimo ambito che la comunità scientifica e i alcuni servizi stanno provando ad interrogarsi, anche in luce degli ostacoli nell’approciare pragmaticamente il tema dell’appropriatezza in un campo peculiare come quello della salute mentale.
Ad ora, gli strumenti principali maggiormente adottati sono rappresentati dalla formulazione di Linee Guida e raccomandazioni, per i servizi e i professionisti, finalizzate a deprescrizione [5] e sospensione per molte classi di farmaci, tra cui gli antidepressivi. Un caso paradigmatico, relativo agli antidepressivi, è costituito dall’aggiornamento nel Regno Unito delle Linee Guida NICE, tra le più autorevoli a livello internazionale. Questo aggiornamento è da intendersi come finalizzato tanto a limitare i danni e il rischio di danni, come ad esempio la disfunzione sessuale post-SSRI [6], legati ad un uso prolungato e inappropriato di antidepressivi da parte di un’ampia fascia di popolazione, quanto a fornire indicazioni agli operatori per sostenere le scelte di quella fascia di popolazione che, pur non avendo ancora subito tali danni e non essendo in situazione di rischio, vorrebbe sospenderne l’uso.
Ad ogni modo, qualunque siano le motivazioni che spingano i tecnici nel redigere Linee Guida, non sempre di facile e immediata applicazione, quest’ultima fascia di popolazione, già intenzionata a ridurre l’uso, non sempre riesce a trovare nel sistema sanitario una risposta al proprio bisogno di scalare in maniera sicura e informata, come testimonia un recente studio di Read, Moncrieff e Horowitz [7] che sottolinea, al contrario, l’inesperienza e la nocività dei consigli dei medici. Lo studio riporta i risultati di un questionario somministrato a persone che stanno sospendendo gli antidepressivi grazie a gruppi di pari online nel Regno Unito, dove è stata raccomandata l’introduzione, nel sistema pubblico, di servizi di supporto alla sospensione degli antidepressivi. L’82% dei partecipanti ha riportato che i clinici dei servizi non avessero familiarità con i sintomi da astinenza e quasi il 60% ha dichiarato che il proprio medico di base avesse negato che lo scalaggio degli antidepressivi potesse causare sintomi da sospensione. Un terzo dei partecipanti, di conseguenza, non ha cercato aiuto dal proprio medico di base per interrompere l’uso di antidepressivi e la metà di questi ha avuto la sensazione che i medici prescrittori mancassero della competenza necessaria per interrompere l’uso in maniera sicura. Quando invece i partecipanti hanno ricevuto qualche consiglio dai prescrittori dei servizi, più del 70% dei partecipanti ha avuto la sensazione che questi consigli fossero poco utili per sospendere correttamente. Gli autori concludono che, nonostante le limitazioni dello studio, anche legate all’esiguità del campione (poco più di 1200 persone), il punto di vista dei cittadini che utilizzano i servizi, dovrebbe costituire un punto di partenza imprescindibile – a maggior ragione in un’epoca caratterizzata da una crisi di credibilità dei servizi pubblici, aggiungiamo noi – per il loro continuo miglioramento. Inoltre, ricordano gli autori, il punto di vista dei cittadini e i loro bisogni di salute dovrebbero essere uno dei criteri da considerare per orientare l’allocazione delle scarse risorse disponibili, le scelte di politica sanitaria favorendo l’introduzione, nelle prestazioni per i cittadini e a livello formativo per gli operatori, di componenti mirate ad una maggiore appropriatezza prescrittiva, un corretto scalaggio e sospensione.
A fronte dell’attuale carenza di risorse disponibili presso i servizi pubblici stanno nascendo alcune iniziative e organizzazioni di clinici, ricercatori, persone con esperienza vissuta di disagio e sopravvissuti (survivors) ai servizi, nella società civile, nelle istituzioni scientifiche, sanitarie e governative, per rispondere a questi bisogni dei cittadini, anche attraverso azioni di sensibilizzazione e di advocacy che mirino ad un cambiamento più ampio. Tali organizzazioni stanno producendo molte risorse sul tema, su molti livelli, sul web e non solo e riteniamo utile offrirne una breve, parziale, panoramica.
In italiano, ad esempio, per le persone che hanno intenzione di scalare psicofarmaci, per operatori e familiari, sono disponibili alcuni manuali, come “Kit di sopravvivenza per la salute mentale” di Peter Gøtzsche (Fioriti 2021), o “La sospensione degli psicofarmaci: un manuale per i medici prescrittori i terapeuti i pazienti e le loro famiglie” di Breggin (Fioriti 2018) e il recentissimo “Come sospendere i farmaci antidepressivi (FrancoAngeli 2022). Soprattutto per i pazienti e i familiari, invece, un valido e informato supporto tra pari e consigli utilissimi possono provenire dai gruppi Facebook “auto aiuto sospensione benzodiazepine e altri psicofarmaci” oppure “Mat in ltaly“.
Per chi non avesse problemi con l’inglese raccomandiamo invece il “The Withdrawal Project Online” oppure la guida, prodotta con la BPS, per le terapie psicologiche e l’attivazione di conversazioni con le persone che stanno assumendo o sospendendo psicofarmaci o il gruppo Facebook Surviving antidepressants. Inoltre, particolarmente ricco è il sito depriscribing, ripreso anche da una pagina sul sito dell’AUSL Emilia-Romagna che riporta alcune schede per la deprescrizione degli antipsicotici e degli ansiolitici, soprattutto per professionisti.
La sindrome di astinenza
In questa prospettiva, per fornire informazioni a supporto di una corretta sospensione, in sicurezza, e per facilitare la considerazione di tale eventuale possibilità, riportiamo la trascrizione di alcuni consigli riportati da un video su Youtube sulla sindrome da astinenza da antidepressivi e sulla sua gestione. Il video, che cita alcune delle risorse sopra sintetizzate, è un’intervista ad uno degli autori dello studio prima citato: Mark Horowitz, ricercatore specializzato nel sovrautilizzo degli antidepressivi, fondatore di Outro Health, un servizio per operatori e cittadini specializzato in sospensione, deprescrizione e scalaggio degli antidepressivi e anche autore di questo breve video che spiega le fallacie dell’ipotesi serotoninergica della depressione alla base del massiccio utilizzo di antidepressivi. L’intervista, prodotta dall’Insitute for Psychiatric Drug Withdrawal (organizzazione internazionale che si occupa di uso appropriato e scalaggio di psicofarmaci), è stata tradotta dal gruppo di lavoro italiano dell’organizzazione che ha recentemente prodotto delle Linee Guida italiane per i percorsi di deprescrizione, ancora lungi dall’essere adottate ma con un importante valore simbolico e culturale.
Tutte queste risorse, fondamentali per ampliare i gradi di libertà per molti cittadini e cittadine e rispondere ai loro bisogni di salute ad ora inevasi dai sistemi sanitari pubblici, condividono un messaggio chiave: non sempre è possibile sospendere completamente, soprattutto in assenza di ulteriori risorse e nel caso in cui si stiano assumendo farmaci da molto tempo. Non è un percorso per tutti, non in qualsiasi condizione, situazione o momento.
Ciononostante, è fondamentale aumentare la consapevolezza pubblica su tale possibilità così come sui rischi annessi. Infatti, non si tratta di un viaggio indolore o breve, scevro da rischi (ancor meno se intrapreso senza informazioni corrette), delle naturali paure legate ad un cambiamento e di molteplici pressioni e condizionamenti sociali, più o meno espliciti e legittimi. E’ necessario essere consapevoli che si potrebbe trattare di un percorso lungo, irto di concrete difficoltà e sconforto e, proprio per questo motivo, una corretta informazione è fondamentale, anche se talvolta scarsamente disponibile, sia durante la fase di scalaggio sia in quella precedente, per poter scegliere se, come e quando iniziare un percorso di riduzione d’uso e confrontarsi anche con il proprio medico.
Idealmente, il modo più sicuro, efficace ed appropriato per sospendere l’utilizzo dei farmaci prevederebbe il ricorso e il sostegno di professionisti, amici e familiari. Tuttavia, può essere difficile essere sostenuti in questa scelta, anche per motivi indipendenti dalle nostre condizioni di salute e dalle nostre reali possibilità. In ogni caso, meglio predisporsi con animo calmo e determinato, osservando, accogliendo e comprendendo ma anche contenendo eventuale fretta o impazienza.
Conoscere e riconoscere la sindrome di astinenza può aiutare questo lento, cauto e risoluto processo di scalaggio durante cui, spesso, i naturali segni della sindrome di astinenza possono essere confusi, malinterpretati come segni del riacuirsi della disagio diagnosticato, portando all’errata convinzione che questi segni siano la conferma del fatto che sarà necessario assumere psicofarmaci a vita. Non è necessariamente così. Potrebbe trattarsi della sindrome di astinenza, uno stadio fisiologico del percorso di scalaggio dei farmaci che comprende mal di testa, nausea, vertigini, pianto, ansia, insonnia, irritabilità, disorientamento, disturbi sensoriali, tremori, scosse elettriche.
E allora, nella pratica, in che cosa consistono questi 9 consigli?
1) Sentirsi “ansiosi” o “depressi” riducendo o interrompendo l’utilizzo di antidepressivi non è necessariamente un segno di ricaduta. Questi sintomi sono molto comuni durante una reazione di astinenza e una sindrome di astinenza.
2) Soprattutto per le persone che assumono antidepressivi da molto tempo, ridurre gli antidepressivi per periodi molto più lunghi (mesi o talvolta anni) di quelli a cui siamo abituati a pensare e che vengono solitamente suggeriti (settimane) aumenta le probabilità di successo e di uno scalaggio sicuro.
3) Occorre fare riduzioni di quantità sempre più piccole man mano che la dose totale si riduce (riduzione proporzionata o iperbolica).
4)Alcune persone avranno bisogno di scendere a dosi molto basse prima di interrompere il trattamento (ad esempio una frazione di mg per alcuni).
5)Al fine di poter ridurre in maniera iperbolica (vedi pt.3) con dosi sempre più piccole alcune persone avranno bisogno di accedere alla versione liquida o le “tapering strips“.
Talvolta le compresse sono spesso troppo grandi per sospendere in maniera sicura.
6)Il ritmo di scalaggio dovrebbe essere modificato sulla base dell’abilità del paziente di tollerare la riduzione e gli effetti della sindrome di astinenza.
7)Con l’eccezione della fluoxetina, la breve emivita della maggior parte degli antidepressivi implica che assumere il farmaco a giorni alterni o meno rischia di causare sintomi sintomi di astinenza. Pertanto, è sempre meglio asssmere la stessa piccola dose ogni giorno. Con la fluoxetina, con emivita più lunga, i segni della sindrome di astinenza si possono presentantare in modo ritardato, ad esempio dopo 8 settimane, rispetto ad altri farmaci, ad esempio la paroxetina, con emivita più breve.
8)Ci sono sempre più fonti che forniscono buone indicazioni sullo scalaggio. Ad esempio la guida del Royal College of Psychiatry oppure le indicazioni NICE, le Linee Guida per le prescrizioni Maudsley, o il sito della IIPDW.
9) Sebbene una riduzione graduale e personalizzata sia il modo migliore per ridurre al minimo il disagio causato dai sintomi di astinenza, le persone certamente traggono beneficio dal sostegno e comprensione dei loro cari che li circondano e di quello di professionisti ben informati.
Istruzioni per l’uso: consenso informato e ingiustizia epistemica
Naturalmente, siamo consapevoli che la pubblicazione di questi consigli, non bilanciata da una panoramica su benefici e appropriatezza dell’uso degli antidepressivi, sembri suggerire la convinzione per cui sia necessario, sempre, comunque e per chiunque, scalare come conseguenza di una, sempre e comunque, prescrizione inappropriata o che queste informazioni possano essere utilizzate indipendemente da qualsiasi consiglio medico.
In tal caso, proviamo ad essere chiari: i suggerimenti riportati non sostituiscono il parere di un medico, né vogliono lasciar, in alcun modo, suggerire che la sospensione dell’utilizzo di antidepressivi sia, in qualsiasi circostanza o condizione e per chiunque, necessaria e possibile. Tuttavia non volendo dimenticare il punto da cui siamo partiti, ovvero la constatazione del problema di sanità pubblica del sovrautilizzo di antidepressivi, siamo sicuri che queste informazioni possano essere non sufficienti ma di aiuto, insieme a molte altre risorse, nel momento in cui sia difficile trovare qualcuno che, per qualsiasi motivo, sia disposto a supportarci nella nostra scelta di scalare, anche solamente fornendoci le informazioni necessarie. Piuttosto, vogliono costituire un spunto di riflessione, individuale e collettiva, a partire da informazioni attendibili, senza la pretesa di fornire un quadro equilibrato del corretto uso degli antidepressivi che esulerebbe dalle nostre competenze e intenzioni o ancor meno dei loro, reali e supposti, benefici e vantaggi. Al contrario, vorrebbero mettere in luce percorsi di cura possibile e fornire informazioni su aspetti specifici e spesso negletti durante il corso dei trattamenti abitualmente proposti così come dal discorso pubblico.In altre parole, la scelta di diffondere tali informazioni ha due obiettivi: il primo è aumentare la consapevolezza della popolazione rispetto alla deprescrizione e alla sindrome di astinenza, il secondo è incoraggiare chi sta assumendo farmaci ad un interrogativo che possa condurlo ad intrattenere una franca discussione con il proprio medico. Infatti, secondo il The Canadian Medication Appropriateness and Deprescribing Network, molte persone sospenderebbero l’utilizzo dei farmaci se il medico dicesse loro che questo è possibile. Per questo motivo, proprio in Canada è in corso di valutazione l’efficacia di diverse strategie per il coinvolgimento e la sensibilizzazione del pubblico su questo tema [8] il cui obiettivo è trovare strumenti che attivino i pazienti nell’intraprendere, con i propri medici, discorsi relativi alla deprescrizione [9].
Inoltre, riteniamo queste informazioni ancor più rilevanti per quei casi in cui, come spesso accade, la prescrizione non sia stata accompagnata da un consenso realmente informato. E’ possibile infatti che, contravvenendo alla Legge n.219 del 22 Dicembre 2017, non vengano fornite informazioni comprensibili ed esaurienti “sul tipo di procedura diagnostica/terapeutica proposta, sui benefici, le complicanze, i rischi, gli esiti (anche tardivi) ed i postumi associati, sulle conseguenze della mancata esecuzione della procedura proposta, sulle eventuali alternative diagnostiche/terapeutiche”. Ad esempio, un recente questionario sulle prescrizioni di benzodiazepine negli USA ha rilevato che il 76,2% dei pazienti non era stato informato che le benzodiazepine sono approvate solo per un uso a breve termine e che l’interruzione potrebbe essere difficile. E’ inoltre plausibile che, nel rapporto medico-paziente, non vengano dichiarate le scelte cliniche del medico, le sue ragioni, il suo progetto terapeutico e, quindi, la durata stimata del trattamento e dell’assunzione. I pazienti, inoltre, non sanno di poter accettare, non accettare o successivamente revocare, liberamente, spontaneamente, ed in piena coscienza il trattamento proposto mentre “il medico è tenuto a rispettare la volontà espressa dal paziente di rifiutare il trattamento sanitario o di rinunciare al medesimo”.
Il mancato rispetto da parte del medico del rifiuto del trattamento proposto costituisce, a tutti gli effetti, un’esclusione del punto di vista del paziente il quale, talvolta, non sa di avere pieno diritto di scegliere una volta informato sulla base delle più recenti evidenze ed essere consultato per esprimere le proprie preferenze. Questa esclusione e silenziamento della posizione e dei significati del paziente ad opera del medico, una forma particolare di ciò che è stato chiamato “ingiustizia epistemica”[10] profondamente radicata dagli squilibri di potere che impediscono una franca discussione sullo scalaggio [11], possono essere determinati dell’errata convinzione – radicata nel senso comune e spesso condivisa in paziente e medico – che la sofferenza che si vuole lenire precluda le possibilità decisionali del paziente rendendolo, di fatto, oggetto passivo, recipiente delle decisioni altrui, svuotato insieme della propria soggettività, della possibilità di cura e dei propri diritti.
Infatti se, da una parte, da un punto di vista clinico tale concezione non contempla il potenziale terapeutico che non può prescindere da una ri-attivazione del paziente che, sola, rende possibile una sua piena soggettivazione che ne sostanzia le potenzialità di guarigione e cura, attiva e responsabile, di sé, dall’altra, giuridicamente ed eticamente, l’esclusione del soggetto e delle sue preferenze, troppo spesso, legittima e configura pratiche, dispositivi e relazioni di supposta cura che non solo nuocciono alla sua salute ma anche ledono l’inalienabile diritto, sancito, ad esempio, dagli articoli 1, 12 e 25 della Convenzione delle Nazioni Unite sui Diritti delle Persone con Disabilità [12], di partecipare alle scelte che riguardano il corso della propria vita e cura, senza discriminazioni di sorta.
In questa prospettiva, la seconda parte del contributo metterà in luce, in modo critico, il ruolo della comunità dei clinici in generale, e degli psicoterapeuti in particolare, in Italia, e della loro supposta neutralità nell’aumentare o diminuire i gradi di libertà dei cittadini, promuovendo o ostacolando la fruizione di tali diritti oltre che mantenendo o contrastando pratiche e dispositivi di cura dominanti e potenzialmente dannose per la salute della popolazione.
Bibliografia
[0] Brauer, R., Alfageh, B., Blais, J. et al. (2021). Psychotropic medicine consumption in 65 countries and regions, 2008–19: A longitudinal study. Lancet Psychiatry, 8, 1071-1082.
[1] AIFA (2021)“Osservatorio Nazionale sull’impiego dei Medicinali. L’uso dei Farmaci in Italia. Rapporto Nazionale Anno 2020. Roma: Agenzia Italiana del Farmaco, 2021”
[2]AIFA (2022)“Osservatorio Nazionale sull’impiego dei Medicinali. L’uso dei Farmaci in Italia. Rapporto Nazionale Anno 2021. Roma: Agenzia Italiana del Farmaco, 2022”
[3]ISS (2022) Gruppo di lavoro “Consensus sulle terapie psicologiche per ansia e depressione”. Consensus Conference sulle terapie psicologiche per ansia e depressione. Roma: Istituto Superiore di Sanità; 2022.
[3b]Kendrick, T. (2021). Strategies to reduce use of antidepressants. British Journal of Clinical Pharmacology, 87(1), 23-33.
[4]Moncrieff J (2020). Persistent adverse effects of antidepressants. Epidemiology and Psychiatric Sciences 29, e56, 1–2. https://doi.org/10.1017/ S2045796019000520
[4a] Spielmans, G. (2015). When marketing met science: Evidence regarding modern antidepressants and antipsychotic medications. Behavior Therapist, 38, 199–205
[5]Le Bosquet, K., Barnett, N., & Minshull, J. (2019). Deprescribing: Practical ways to support person-centred, evidence-based deprescribing. Pharmacy, 7(3), 129.
[6]Higgins, A., Nash, M., & Lynch, A. M. (2010). Antidepressant-associated sexual dysfunction: impact, effects, and treatment. Drug, healthcare and patient safety, 141-150.
[7] Read, J., Moncrieff, J., & Horowitz, M. A. (2023). Designing withdrawal support services for antidepressant users: Patients’ views on existing services and what they really need. Journal of Psychiatric Research.
[8]Turner, J. P., Currie, J., Trimble, J., & Tannenbaum, C. (2018). Strategies to promote public engagement around deprescribing. Therapeutic advances in drug safety, 9(11), 653-665.
[9]Stoll, J. A., Ranahan, M., Richbart, M. T., Brennan-Taylor, M. K., Taylor, J. S., Brady, L., … & Singh, R. (2021). Development of video animations to encourage patient-driven deprescribing: A Team Alice Study. Patient education and counseling, 104(11), 2716-2723.
[10]Fricker, M. (2007). Epistemic injustice: Power and the ethics of knowing. Oxford University Press.
[11]Dunleavy, D. J. (2023). The problem of antidepressant withdrawal: Evolving knowledge landscapes and changing power dynamics. https://doi.org/10.31234/osf.io/jzwya
[12] UNCRDP, 2006 Convention on the Rights of Persons with Disabilities, United Nations

 Tel:
Tel: Mail:
Mail:
Pingback: Sospendere gli antidepressivi (2): ruolo della psicoterapia. – Sportello Ti Ascolto
Pingback: Prescrire sconsiglia alcuni psicofarmaci: citalopram (Seropram®), duloxetina (Cymbalta®), venlafaxina (Efexor®) – Sportello Ti Ascolto
come scalare 6 giorni di 10 mg di escitalopram
"Mi piace""Mi piace"
Pingback: Sospensione degli antidepressivi in sicurezza: cosa dice la scienza e come farlo senza effetti collaterali – Sportello Ti Ascolto