In un momento storico come quello attuale in cui la narrazione collettiva enfatizza una lettura che attribuisce il malessere dei cittadini e delle cittadine a problemi inerenti alle loro condizioni psicologiche e di salute mentale, molte iniziative provano a porre rimedio e trovare soluzioni, aumentando l’accessibilità a cure e trattamenti anche come risultato di azioni di advocacy e delle campagne di sensibilizzazione.
Accade però che, in Australia, si sia verificato uno strano fenomeno. Ovvero che una di queste iniziative abbia aggravato le condizioni di una parte di quelle moltissime persone a cui erano rivolte e che vi hanno acceduto. Si tratta di un fatto di grande rilevanza visto che, in Italia, sono state attivate esperienze simili, alcune in via di valutazione, come Vivere Meglio oppure, in maniera diversa, la nostra.
L’Australian Better Access initiative [1] è un progetto su scala australiano, finalizzato ad incoraggiare le persone a cercare aiuto per problemi di salute mentale, fornendo servizi che aumentino la copertura per bisogni di natura psicologica.
L’iniziativa, rivolta ad un target selezionato, consente di accedere ai servizi di salute mentale presso i medici di base, psicologi, psicoterapeuti, assistenti sociali e terapisti occupazionali, ricevendo, all’interno del sistema sanitario assicurativo australiano Medicare, fino a 10 sedute individuali o di gruppo gratuite ogni anno.
Dal 2021, un australiano su 10 ha usufruito di Better Access e uno su 20 ha fatto una o più sedute di psicoterapia, con un costo per il governo australiano di 1,2 miliardi di dollari australiani. Nel dicembre 2022 è stata pubblicata una valutazione indipendente d’impatto dell’iniziativa [2] i cui risultati principali relativi agli interventi di psicoterapia sono stati sintetizzati in un recente articolo [3].
Non si tratta di risultati incoraggianti. Infatti, riportano che le condizioni di salute mentale di chi ha intrapreso un percorso di psicoterapia sono peggiorate tra il 20 e il 40% dei partecipanti all’iniziativa, con un peggioramento maggiore per chi si trovava, inizialmente, in condizioni poco gravi. Al contrario, il peggioramento era meno probabile per chi al momento dell’accesso si trovava in condizioni gravi, che ha maggiormente beneficiato dell’intervento.
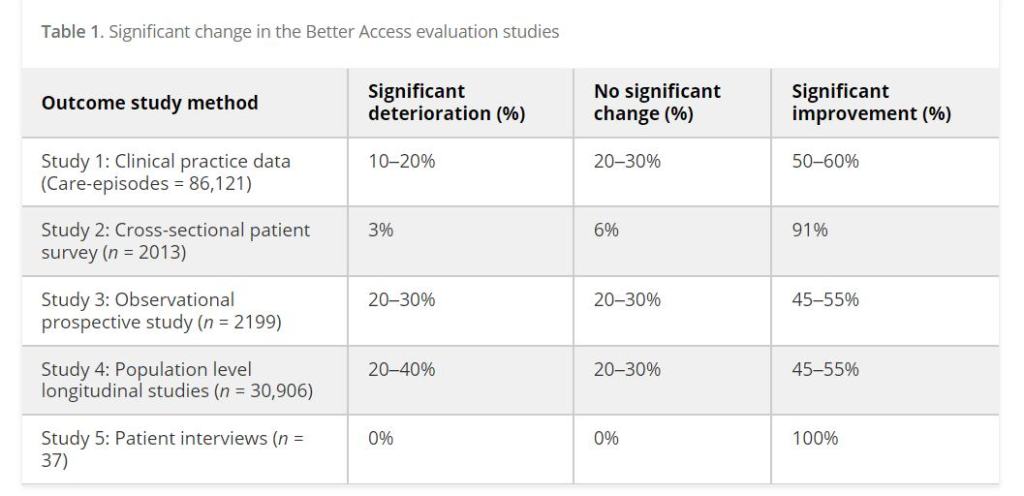
Gli autori delineano alcuni dei probabili motivi di tale peggioramento, non indagati dalla valutazione originale, che potrebbero riguardare tanto gli effetti iatrogeni dei percorsi, quanto l’influenza del mondo esterno, durante questi. Ad ogni modo, il peggioramento rilevato renderebbe l’iniziativa non solo inutile ma anche dannosa per una percentuale cospicua delle persone che hanno “beneficiato” del servizio (1,3 nel solo 2021) e fornirebbe indicazioni importanti rispetto all’efficacia della psicoterapia nei contesti reali, nel “mondo reale”, al di là degli studi randomizzati condotti in laboratorio e condizioni controllabili difficilmente replicabili che ne certificherebbero un’elevata efficacia.
Gli autori concludono ricordando ai responsabili politici che le psicoterapie sono generalmente sviluppate per coorti cliniche con condizioni più gravi. Inoltre, sostengono, “la diffusione di massa di psicoterapie brevi per condizioni più lievi non sembra ridurre il disagio della popolazione o i tassi di suicidio, e una percentuale considerevole di questi pazienti va incontro a un deterioramento. L’offerta di un trattamento per sintomi più lievi potrebbe minare le capacità personali di coping e le reti di supporto sociale”. Di conseguenza, sostengono la necessità di usare la gravità come criterio per la definizione delle priorità e la conseguente allocazione di risorse. Questo minimizzerebbe il rischio per il paziente e massimizzerebbe i benefici, pur nella consapevolezza che i pazienti con condizioni di disagio maggiore possano richiedere un numero di sedute notevolmente superiore alla media attuale delle psicoterapie Better Access.
Pare doveroso sottolineare, soprattutto per chi rifiuta solitamente ad ammettere i limiti del proprio operato e, spesso portatore di qualche interesse corporativistico, tende a considerare solo gli innegabili benefici degli interventi psicoterapici negandone le collateralità e pretendendone un’estensione, che i comprensibili interrogativi attorno all’impianto metodologico applicato per la valutazione degli interventi sono i medesimi che dovrebbero essere applicati rispetto ai dati da cui questi sono giustificati.
In sintesi, il fenomeno osservato sembrerebbe rientrare pienamente in quello che è stato chiamato lo “Psicoterapismo”, ovvero l’insieme degli effetti iatrogeni, di natura clinica, culturale, sociale e politici conseguenti all’utilizzo pervasivo della psicoterapia nel campo sociale.
Occorre fare i conti con queste esperienze perchè la salute mentale e il benessere della cittadinanza sono troppo preziosi per poter continuare a prendercene cura attraverso le medesime modalità che hanno generato il mondo che riproduce la sofferenza che viviamo.
Cosa succede quando la cura si trasforma in veleno ?
Cosa accade quando si amplia l’accessibilità a cure che aggravano le condizioni di salute ?
Come e quanto è possibile, al di là della retorica, mettere in discussione le modalità prevalenti nel prendersi cura del disagio che stiamo vivendo ?
Come aggiustare il tiro ?
Attraverso quali forme d’intervento, politico e sanitario, è possibile occuparsi della salute mentale delle persone all’interno dei loro contesti di vita, lungo l’arco di vita?
[1]https://www.health.gov.au/our-work/better-access-initiative
[2]https://www.health.gov.au/sites/default/files/2022-12/executive-summary-evaluation-of-the-better-access-initiative.pdf

 Tel:
Tel: Mail:
Mail:
Pingback: SIAMO (COSI’) FRAGILI? – Sportello Ti Ascolto